 |
| 宁波市妇儿医院南院鸟瞰图。 |
 |
| 新开的儿童重症监护病房(PICU)。 |
 |
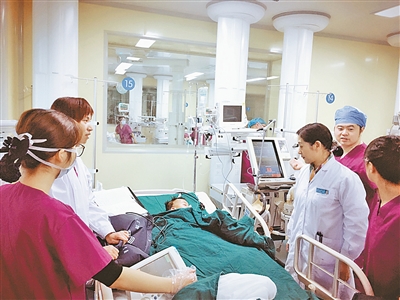
| 小儿重症监护病房(NICU)主任查房。 |
 |
| 市域出院际间转运。 |
 |
| 儿童早期综合发展指导中心。 |
 |
| 儿童早期综合发展指导中心。 |
撰文:马蝶翼 供图:宁波市妇儿医院 入冬以来,气温变化快,全国各地特别是上海、杭州、广州、成都等城市各大医院的儿科都出现了门急诊爆棚的情况,宁波也不例外,笔者从承担着全市儿科重担的宁波市妇儿医院了解到:近段时间,医院每天儿科门急诊近2000人次,环比增长超过30%。作为宁波市危重新生儿救治中心和宁波市儿童危急重症救治中心,该院在儿科医生配置不足的情况下,努力挖掘潜力,采取行政科室和住院部儿科医生业余时间帮班、限号专家门诊加号、全院儿科医生单休等措施,来应对每天像潮水一样涌来的患儿。目前,医院儿科医务人员以三天一个夜班连轴转坚守在岗位上,凭借满腔的热忱、诚挚的爱心及过硬的医疗技术,努力守护着我市及周边地区儿童的健康和生命安全。 危重患儿的“生命家园” ——两个重量级市级救治中心 双胎、27周,两个宝宝出生时的体重:一个800克、一个850克。生后有窒息史,严重的呼吸窘迫综合征,动脉导管开放,宫内感染等一系列严重的并发症。近日,这对珍贵的双胎婴儿被送到小儿重症监护抢救。 两个宝宝只有“27周”大,脑容量只有同龄孩子的60%,手腕跟护士的拇指一般粗细,全身皮肤几近透明,根根血管在皮肤上“一丝一丝”非常清楚。因为肺功能未发育,即使是啼哭声,也显得那么的轻,要护士凑上耳朵仔细听才能听到。没了母体的保护,如何营造一个环境,让他们好好发育呢?NICU的护理团队把孩子放在用柔软的棉被制作成的“鸟巢”中间,将暖箱温度、湿度控制好,模拟了母亲宫内环境,两个宝宝就可以很舒服的在里面睡觉。除了“鸟巢”外,医护人员还专门采购了特制的输液针,针头及输液管道细如头发丝,全部的营养、治疗药物都可以通过这根管道进入孩子体内,为两个宝宝建立了一条维系生命的通道。 抢救的第一天,死神就来敲门了,孩子没有尿,这是典型的肾功能衰竭。既要解毒,又需考虑肾衰要限制输液量,医生的用药几乎是以“微克”来计算,用药五天孩子解出小便,20天后孩子的肾功能完全恢复。让医护人员感到最为后怕、最惊险的是由于孩子的胎龄小,神经系统发育不成熟,调节功能差,两个宝宝总是反复出现呼吸暂停。医生就用药兴奋孩子的呼吸中枢,以减少呼吸暂停发生的频率。治疗后期,一度病情平稳的两个宝宝又出现了早产儿视网膜病变、支气管肺发育不良、继发感染等早产儿晚期的一些并发症,NICU的治疗团队日夜奋战,悉心照顾,终于两个孩子转危为安。 在快出院时,两个宝宝的爸爸妈妈被请到了小儿重症监护病房的袋鼠式护理间,护士让两个宝宝趴在爸爸妈妈的胸膛上接受袋鼠式护理,两个宝宝一会儿吃吃手指头,一会儿还竖起了右手大拇指,仿佛在说:“爸爸妈妈,这里的医护人员真棒,我给他们点赞!” 随着全面两孩政策的实施,高龄高危产妇的数量明显上升,危重症新生儿的数量也有所上升,给各级医疗机构都带来考验。今年前十个月,宁波市妇儿医院出生新生儿人数1.1万余人,相当于2015年全年的新生儿出生人数,新生儿科住院人数也随之上升,从3年前占全院住院人数的31.6%上升到今年的38.5%。宁波市妇儿医院作为专科医院,具有成熟的危重新生儿救治团队和技术支持、完善的救治设施与设备配备,日前为加快构建区域性危重患儿转诊救治网络,推动儿童医疗卫生服务能力建设,成立了宁波市危重新生儿救治中心和宁波市儿童危急重症救治中心。 这两个救治中心主要依托宁波市妇儿医院小儿重症监护病房和新生儿科开展日常工作,并建立了以该院为中心、辐射区域的儿童危重症转运救治体系。该院小儿重症监护病房成立于1988年,是国内较早建立的儿童重症监护病房之一,经过近三十年的发展,现已拥有一支成熟的危急重患儿救治队伍,能开展各类呼吸支持、新生儿换血、CRRT、PICC等技术,拥有美国心脏协会(AHA)认证的BLS、PALS导师共32名。年收治危急重患儿1000余例,其中危重新生儿占比80—90%,抢救成功率95%以上,抢救成功最小早产儿为胎龄25周,出生体重780克, 今年,医院不断加大儿童危急重症救治能力建设,加强人才培养和硬件投入,经过前期紧张周全的准备,12月18日,小儿重症监护病房进一步细分为新生儿重症监护中心(NlCU)和儿童重症监护中心(PICU)。目前儿童重症监护中心(PICU)开放床位16张,收治对象为出生28天至18周岁的危重儿童,收治范围包括儿童重症脓毒症、急慢性呼吸衰竭、多脏器功能衰竭、爆发性心肌炎、昏迷、心肺复苏术后、严重创伤、各种休克、完全大动脉转位等复杂先心术后、重症颅脑外伤、复合外伤、烫伤等疾病。PlCU新址的投入使用,有效改善了危重新生儿和危急重症儿童的救治环境,并将部分缓解儿科一床难求的局面。 新模式医疗联合体 ——浙东区域新生儿专科联盟 整个浙东区域每年出生新生儿十几万,怎样更好地呵护新生儿的健康?日前,为优化新生儿医疗资源配置,落实分级诊疗,提升基层医疗机构对新生儿疾病的首诊能力和急救能力,宁波市妇儿医院牵头成立了浙东区域新生儿专科联盟。联盟共有22家成员单位,包括绍兴市妇幼保健院、舟山市妇幼保健院等设有新生儿专科的浙东区域内市、区县(市)两级医疗机构。 据悉,联盟成立后将重点从六个方面开展工作,一是建立行业规范和新生儿专科发展相关标准;二是建设规范化培训、进修基地,开展人才交流与培养;三是开展多中心研究和新技术、适宜技术推广,拟建立转化基地2个;四是搭建研究协作平台,推进资源共享;五是构建多形式会诊平台及区域转诊救治网络;六是建立新生儿学习、交流平台,推进本地区新生儿专科业务水平。 患病儿童温暖的家 ——各有所长的儿科亚专科病区 宁波市妇儿医院儿内科设有小儿重症监护、新生儿、呼吸、消化、肾脏、风湿免疫、心血管、神经、内分泌遗传代谢、血液、感染、儿童保健共12个亚专科。儿外科设立普外、骨科、脑外科、泌尿、烫伤、心胸外科共6个亚专科。在这些病区里住着患各种各样疾病的小患者,虽然这些小患者不幸生病,但幸运的是他们在这里找到了家的温暖,找到了重获健康的希望。 儿科在各类儿科危重急症的抢救治疗上积累了丰富的临床经验,持续肾脏替代疗法技术为浙东区域首家、省内先进,超低出生体重儿救治技术、肾脏穿刺术、膝关节腔内药物治疗幼年性特发性关节炎技术为省内先进。该院是首批获卫生部准入的开展小儿心脏介入单位。新成立的儿童哮喘诊疗中心,开展肺功能测定、支气管肺泡灌洗等技术,为疑难危重的呼吸系统疾病的患儿提供更多的诊断及治疗途径;消化内镜治疗的最小年龄仅2周岁。该院也是浙江省儿童生长发育专科联盟成员单位,小儿内分泌专科主要承担宁波及周边地区的儿童内分泌疾病的诊治。在小儿外科疾病的诊疗方面,该院积极整合小儿普外科、小儿神经外科、小儿骨科、小儿心胸外科、小儿泌尿外科、小儿烫伤科等资源,成立了小儿创伤救治中心,将更好地为患者服务。 关爱生命早期1000天 ——国家级儿童早期发展示范基地 儿童早期发展(从孕期到2岁),生命最初的1000天,被视为人一生当中最重要的发展阶段。近几年,为使每个儿童都有最佳的人生开端,宁波市妇儿医院在儿童早期发展模式方面进行有益的探索,开展了一系列儿童早期发展服务项目,今年成功创建国家级儿童早期发展示范基地,标志着该院儿童早期发展服务能力和技术水平跻身国内一流水平。 该院儿童早期发展示范基地践行“关爱生命1000天”的服务理念,从孕前、孕期、分娩、产后、养育等各方面提供全生命周期儿童早期发展服务,为“好好生孩子、生个好孩子、生个孩子好好”的目标而努力。其中,孕前期提供孕前保健咨询与健康检查;孕期提供营养指导、心理辅导、高危孕妇管理、胎儿遗传医学和产前诊断等保健服务;产时儿科医生进产房,组建危重孕产妇抢救小组、开展新生儿窒息复苏技能考核等措施,保障母婴安全;产后指导产妇进行母乳喂养、产后康复和中医调理;在婴幼儿养育期从早期发展咨询、体格生长监测、营养及喂养、常见疾病监测、心理行为发育测评指导、高危儿早期干预、早产儿专案管理、儿童五官保健等方面全面促进儿童早期发展。 编者按 在如此繁重的工作量下,宁波市妇儿医院的儿科医务人员仍坚守在自己的岗位,医院还积极发挥专科特色,成立了宁波市危重新生儿救治中心、宁波市儿童危急重症救治中心和浙东区域新生儿专科联盟,主要得益于《宁波市加强儿童医疗卫生服务改革与发展实施方案》的出台,也得益于今年儿科财政投入的加大和医疗服务价格的调整,更得益于全社会共同关注和支持儿童医疗卫生服务工作。 当下,患儿多、医生忙,家长如何科学就医就变得更为重要。在此,儿科专家也提醒:儿童发烧、感冒会有一个过程,一些家长因为孩子没有迅速康复而反复去医院,反而影响了孩子的休息和康复。如果孩子精神状态尚好,可以先自行适度服用退烧药,并配合物理降温,不必急着往医院跑。医院内人流密集,交叉感染的几率相对较大,对免疫力低下的儿童来说并不适宜。不过,家长要密切关注孩子病情,一旦发生如精神萎靡、腹痛、抽搐等变化,应当立即去医院。同时,也请家长控制好急躁情绪,对每天通宵达旦,身心疲惫仍坚守岗位的儿科医生多一点理解、宽容和关爱! 我国儿科医生数量情况 一个国家儿科医生数量是不是足够的标准,是看平均每1000名0—14岁儿童拥有多少个儿科医生,世卫组织的标准,如果每1000名0—14岁儿童,拥有的儿科医生数在1.0名以下,儿童疾病死亡率会大大提升! 美国:每1000名0—14岁儿童拥有1.6个儿科医生。 日本:每1000名0—14岁儿童拥有3.9个儿科医生。 中国香港:每1000名0—14岁儿童拥有4.2个儿科医生。 中国大陆:每1000名0—14岁儿童拥有0.53个儿科医生。
|